Острые заболевания органов мошонки
Под синдромом отечной мошонки подразумевают острые заболевания, сопровождающиеся отеком, гиперемией, болевым синдромом в этой области. Эти заболевания подразделяют на две группы: неинфекционные и инфекционные поражения. К первой относят заворот яичка, острые поражения гидатид, травматические повреждения органов мошонки, ко второй – эпидидимит, орхит, эпидидимоорхит. Проведение дифференциальногой диагностики необходимо для выбора правильной тактики лечение и сохранения фертильности пациента в будущем.
Заворот яичка
Заворот яичка (перекрут яичка, перекрут семенного канатика) является одним из самых тяжелых заболеваний органов мошонки у детей.
Больные с заворотом яичка составляют 15–16% числа детей с синдромом отечной мошонки. Мнения по поводу частоты возникновения заворота яичка в различных возрастных группах разноречивы. Большинство авторов выделяют возраст 10–15 лет. Значительно реже перекрут яичка встречается у новорожденных и плодов.
Среди причин перекрута яичка различают предрасполагающие и вызывающие. К первым относят пороки развития яичка, обуславливающие его высокую активную и пассивную подвижность (крипторхизм, интраперитонеальное расположение яичка в полости влагалищного отростка брюшины, отсутствие или удлиненность направляющей связки яичка, инверсия яичка, разделение придатка и яичка), а также незрелость репродуктивного аппарата у детей и диспропорцию его роста.
Основной причиной, вызывающей перекрут яичка, служит внезапное сильное сокращение поднимающей его мышцы, волокна которой, как известно, имеют спиральный или петлеобразный ход. Такое сокращение может произойти во время спортивных занятий, при травме паховой области и мошонки, реже во время сна и отдыха.
Клинических проявлений заворота яичка объясняется особенностями крово- и лимфообращения яичка и его оболочек. Ротационное сдавление сосудистой ножки, которое наблюдают при перекруте яичка, приводит к развитию в нем острого нарушения крово- и лимфообращения и тотального геморрагического инфаркта. Если в ближайшее время кровообращение не восстанавливается, в нем развиваются необратимые патологические изменения. По мнению большинства хирургов, некроз яичка у детей наблюдается в среднем через 6 – 10 часов от начала заболевания. Клиника. Заворот яичка требует срочной постановки диагноза. Промедление в несколько часов может оказаться роковым.
Клиническая картина заболевания зависит от возраста ребенка, сроков заболевания и местоположения яичка.
Клиника заворота яичка у новорожденных и детей раннего возраста. В ранние сроки (1-е сутки) заболевание характеризуется заметным нарушением общего состояния. У новорожденных и детей грудного возраста отмечаются неадекватное беспокойство, отказ от еды. Возможна рефлекторная рвота. Иногда наблюдаются повышение температуры тела, тахикардия, недомогание, вялость. Местные изменения характеризуются отеком и небольшой рефлекторной гиперемией кожи мошонки на стороне поражения. Яичко плотное, резко болезненное, увеличено в объеме. При интравагинальной форме перекрута яичко подтянуто к поверхностному паховому кольцу, малоподвижно. При экстравагинальной форме подтянутость яичка менее выражена.
В позднем периоде (2-е сутки и более) клиническая картина заболевания связана с наступлением некроза яичка. На первый план выступают местные изменения в виде воспаления мошонки на стороне поражения. Яичко и придаток увеличены в размерах, менее болезненны, чем в начале заболевания. Если местные воспалительные изменения слабо выражены, то пораженное яичко «просвечивает» сквозь ткани мошонки как темное образование с четкими границами.
Заворот яичка при крипторхизме характерен для первых лет жизни. Клиническая картина заболевания сходна с признаками ущемленной грыжи. В начальном периоде болезни отмечается внезапное беспокойство, рефлекторная рвота. В паховой области появляются припухлость и отек мягких тканей; при пальпации эта зона резко болезненна. Яичко определяют как плотную резко болезненную опухоль с четкими контурами.
Клиника заворота яичка у детей старшего возраста характеризуется ярко выраженной симптоматикой и зависит от сроков заболевания. В первые 6 – 12 часов у большинства больных отмечают нарушение общего состояния. Иногда начало заболевания сопровождается обмороком. У детей отмечаются бледность кожных покровов, обильный холодный пот, тошнота. Боли носят интенсивный пульсирующий и мучительный характер. Температура тела нормальная или субфебрильная пульс учащенный. Характерна иррадиация болей. Часто место иррадиации расценивается больными, как место возникновения болей. В таких случаях боли в области мошонки мало выражены, иногда утаиваются детьми старшего возраста. Чаще всего боли иррадиируют в паховую область, реже в область пупка или эпигастрий.
Местные изменения при завороте яичка проявляются ассиметрией мошонки. Часто обнаруживается втяжение кожи мошонки на стороне поражения. У корня мошонки возникает припухлость кожи вследствие перемещения яичка кверху. Кремастерный рефлекс плохо выражен или отсутствует. В некоторых случаях пораженное яичко «просвечивает» через кожу мошонки как образование темного цвета.
При пальпации выявляется необычное положение яичка: оно подтянуто к корню мошонки, расположено горизонтально, увеличено, резко болезненно, напряжено. Приподнимание его усиливает боль. Семенной канатик утолщен, болезнен при пальпации. Подвижность яичка в мошонке резко ограничена по сравнению с противоположным здоровым яичком.
С наступлением некроза яичка (к концу 1-х суток) клиническая картина меняется. Выраженность болевого синдрома уменьшается, иррадиирующие боли ослабевают, общее состояние улучшается и на первый план выступают местные изменения. Усиливается отек и гиперемия мошонки; она ассиметрична, болезненна. Иногда отек и гиперемия настолько выражены, что ассиметрия исчезает и мошонка имеет вид стекловидного шара. Создается впечатление, что в патологический процесс вовлечены оба яичка, ибо пальпировать одно из них становится затруднительным. Обычно нарушается общее состояние (повышение температуры тела, озноб, недомогание, вялость). В этот период болезни часто ошибочно диагностируют орхит или орхоэпидидимит.
В диагностике решающее значение имеют анамнез и клиническое обследование. Возможности диагностики существенно расширяются при использовании специальных методов. Ультразвуковая диагностика позволяет обнаружить отсутствие внутриорганного кровотока ниже места перекрута (Рис. 1, 2).
Рис.1. УЗИ в режиме ЦДК. Интравагинальный перекрут яичка.
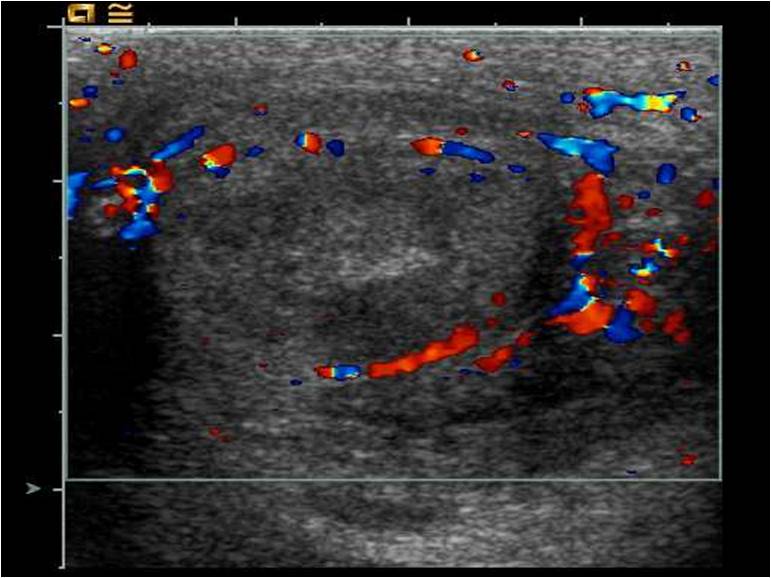
Рис.2. УЗИ в В режиме и режиме ЦДК. Экстравагинальный перекрут яичка.
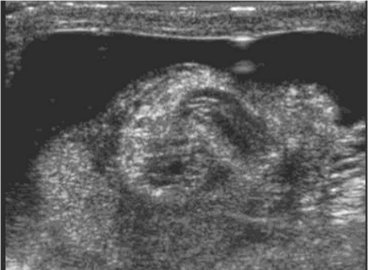
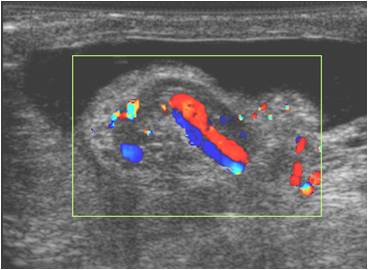
Рис.3. Экстравагинальный перекрут яичка.
Заворот яичка необходимо дифференцировать с острыми поражениями гидатид, орхитом, острым неспецифическим эпидидимитом, аллергическим отеком мошонки. Диагностика гнойно-воспалительных заболеваний мошонки (абсцесс, флегмона, рожистое воспаление) не представляет трудностей , поэтому ошибки наблюдаются редко.
- Лечение: экстренная операция. Главной целью является устранение перекрута в ранние сроки заболевания.
- Обезболивание: масочный наркоз.
- Доступ: скрототомия на стороне поражения, при перекруте яичка при крипторхизме – паховый доступ.
Для улучшения васкуляризации яичка его согревают горячими салфетками, смоченными изотоническим раствором хлорида натрия. Проводят блокаду семенного канатика 0,25 – 0,5% раствором новокаина в количестве 10 -15 мл. Если яичко жизнеспособно, то производят удаление гидатид и путем подшивания лигатурой нижней связки придатка фиксируют яичко к перегородке мошонки так, чтобы натяжение элементов семенного канатика было наименьшим. Если через 10 – 15 минут после деторсии яичко остается черного или темного цвета, отсутствует пульсация сосудов белочной оболочки яичка это свидетельствует о его гибели.
Некроз яичка служит показанием к орхидэктомии.
Если проведена орхидэктомия считается целесообразным оставление в ране резинового выпускника на 24 часа. Во время оперативного вмешательства нередко возникает вопрос о необходимости фиксации контралатерального яичка. По этому поводу нет единого мнения. Абсолютным показанием к фиксации противоположного яичка является подозрение на «привычную» торсию.
В послеоперационном периоде с целью профилактики аутоиммунной агрессии всем больным назначают ацетилсалициловую кислоту в дозе 0,3 – 1,5 г в сутки, десенсибилизирующие средства, а также препараты улучшающие микроциркуляцию в поврежденном органе (новокаиновые блокады семенного канатика, гепарин внутримышечно 3 раза в день по 5 – 100 ед/кг. Внутривенно вводят реополигюкин, комплекс витаминов (группы В, аскорутин, РР). Лечение проводят в течение 5 – 6 дней. Швы снимают на 7 сутки.
Некроз гидатид яичка является наиболее частой причиной развития синдрома отечной мошонки у детей. Заболевание встречается преимущественно у детей от 4 до 15 лет. Две трети перекрута и некроза гидатид приходится на пубертатный возраст. Пик подъема заболевания соответствует возрасту 10 -13 лет.
Ивестно, что во всех случаях некроза гидатиды имеется нарушение их кровообращения, причем в большинстве случаев оно вызвано ее заворотом. Важным элементом, способствующим перекруту, является тонкая и длинная ножка кисты, рыхлая нежная строма гидатиды. Вместе с тем нельзя исключить роль микротравмы гидатиды в нарушении ее крово- и лимфообращения.
Клиническая картина. некроза гидатиды зависит от ряда факторов, главными из которых являются величина гидатиды, степень выраженности нарушений крово- и лимфообращения в ней, сроки заболевания. В клинической картине некроза гидатиды различают три стадии: начальная, период разгара и стихания болезни.
Начальная стадия характеризуется болями в области мошонки. Боль возникает внезапно, без предвестников, носит постоянный характер, усиливается при движениях, смехе, кашле и пальпации мошонки. Через несколько часов от начала заболевания боль может ослабевать или исчезать в связи с гибелью гидатиды. Продолжительность начальной стадии болезни составляет в среднем 2 -3 дня. Для нее характерны местные изменения мошонки и ее органов. В первые часы заболевания отек и гиперемия мошонки отсутствуют или слабо выражены. При перемещении яичка под кожей мошонки в области его верхнего полюса, под головкой придатка можно заметить локальную припухлость, соответствующую месту положения и размерам пораженной гидатиды. Если наблюдается ее некроз, то она «просвечивает» через кожу мошонки в виде темно-синего, багрового или красного узла. Пальпация мошонки позволяет выявить основной симптом этой стадии болезни – обнаружить некротизированную гидатиду. Поиск гидатид проводят в местах типичной локализации. Пораженная гидатида чаще всего определяется под головкой придатка в виде плотноэластического и резко болезненного образования различной величины. Косвенными признаками поражения гидатиды являются увеличение и болезненность головки придатка.
В период разгара клинической картины общее состояние остается удовлетворительным, температура тела нормальной или субфебрильной. Дети предъявляют жалобы на боли в области мошонки.
Местные проявления заболевания характеризуются симптомами воспаления мошонки ее органов. Выражены гиперемия, отек, болезненность кожи мошонки, ассиметрия мошонки за счет значительного увеличения ее объема на стороне поражения.
В этот период типична острая напряженная водянка яичка. Яичко и придаток не дифференцируются. В связи с завуалированностью основных симптомов установить точный диагноз трудно.
В стадии стихания болезни отек и гиперемия мошонки уменьшаются. Водянка яичка становится менее напряженной. В области локализации гидатиды удается пальпировать малоболезненный инфильтрат. Головка и тело придатка увеличены.
Диагностика. При уточнении диагноза некроза гидатиды определенную помощь могут оказать дополнительные методы исследования: диафаноскопия, ультразвуковое исследование.
Диафаноскопия дает возможность выявить симптом просвечивания «опухоли», что свидетельствует о скоплении выпота в серозной полости яичка. При поражении гидатид больших размеров они имеют вид непросвечивающихся темных образований в области типичной локализации гидатид. Яичко и придаток имеют при этом красную окраску. Ультразвуковое исследование позволяет с высокой точностью определить наличие гидатиды, ее локализацию, размеры, состояние придатка и самого яичка, количество выпота, а также провести дифференциальную диагностику с другими острыми заболеваниями органов мошонки (Рис.3).
Лечение. Предпочтение отдается оперативному лечению. Считается, что вторичные эпидидимиты, вызванные поражениями гидатиды, спсобствуют обструкции семявыносящих путей и могут стать причиной бесплодия. Попытки консервативного лечения могут приводить к формированию водянки оболочек яичка и даже атрофии яичка. Это диктует необходимость экстренной операции.
Травма яичка и мошонки
Травматические повреждения занимают третье место среди острых заболеваний мошонки и ее органов. Известны такие виды травм как ушиб, разрыв, вывих яичка, ущемление а также ятрогенные повреждения органов мошонки.
Травматические повреждения мошонки и ее органов встречаются преимущественно в возрасте 12 – 15 лет.
Закрытые повреждения мошонки и ее органов. У детей подобные повреждения наблюдаются при ушибах, ущемлении мошонки, родах в тазовом предлежании плода.
Под ушибом следует понимать повреждение, при котором в яичке происходит ряд патологических изменений, выраженность которых зависит от степени травмы. При легком воздействии в яичке и его оболочках наступает лишь отек, обусловленный функциональными нарушениями крово - и лимфообращения. При травме средней тяжести наряду с отеком возникает локальное повреждение паренхимы в сочетании с подкапсульной или внутрипаренхиматозной гематомой. Во всех случаях белочная оболочка не повреждается. После исчезновения спазма лимфатических сосудов отек быстро исчезает, а гематома организуется и рассасывается. Участок поврежденной паренхимы регенерирует.
Разрыв яичка относится к тяжелому повреждению. Этот вид травмы сопровождается нарушением целостности белочной оболочки и пролабированием части паренхимы. Чаще он наблюдается ближе к головке придатка, в области верхнего полюса и в средней трети. Крайней степенью тяжести считают размозжение яичка или отрыв его от семенного канатика.
Вывих яичка. Иногда во время травмы может произойти смещение одного или обоих яичек под кожу живота, в паховый канал, промежность или бедро, что называется вывихом яичка. Смещение яичка происходит под воздействием двух факторов – травмы мошонки и резкого сокращения мышцы, поднимающей яичко (кремастер). Как правило, яичко в мошонку самостоятельно не низводится, что можно объяснить отеком его и окружающих тканей. Вывих яичка часто сочетается с его ушибом.
Ущемление семенного канатика и яичка. Острое нарушение кровообращения в яичке, которое наблюдается при сдавлении его и семенного канатика, называют ущемлением яичка. Среди наиболее частых причин отмечают ущемленную паховую грыжу и травму пахово-мошоночной области. Сдавление сосудистой ножки приводит к развитию инфаркта яичка, а также отеку и гиперемии мошонки. Степень патологических изменений в яичке зависит от времени ущемления и возраста ребенка.
Клиническая картина и диагностика. Закрытые повреждения мягких тканей мошонки характеризуются болью, причем яичко и придаток не изменены. Подкожные повреждения мошонки ,как правило, легкие. В некоторых случаях кровотечение в мягкие ткани бывает значительным (гематома мошонки). Если кровотечение прогрессирует, то размеры ее увеличиваются. Имбибиция тканей кровью может распространяться на паховую область и низ живота.
При ушибе яичка отмечается небольшой отек и гиперемия мошонки, иногда кровоподтеки. Яичко равномерно увеличено, при пальпации болезненно. Общей реакции организма не отмечается. Все симптомы к концу 1-й или к началу 2-й недели, как правило, исчезают.
При разрыве яичка и придатка наблюдается резкая боль, что нередко может сопровождаться обмороком и даже шоком.
Местные изменения характеризуются наличием кровоизлияний в ткани мошонки и серозную полость яичка. Органы мошонки резко увеличиваются в размерах. Это связано как с отеком тканей так и с тем, что в серозной полости яичка скапливается кровь (гематоцеле). При значительном кровотечении гематоцеле становится напряженным. Гематоцеле представляет собой опухоль яйцевидной формы тугоэластичной консистенции, с четкими границами, резко болезненную. Если гематоцеле не напряжено, то удается выявить флюктуацию. При прогрессировании заболевания может присоединиться нагноение. При этом к местным добавляются общие симптомы: гипертермия, слабость, озноб, снижение двигательной активности.
При пункции гематоцеле получают кровь, которая большей частью не свертывается, а остается жидкой и плохо рассасывается. Гематоцеле – кардинальный симптом травматического разрыва яичка.
Ущемление яичка встречается чаще у детей до 3 – х лет. Ишемия яичка возникает как осложнение при ущемленной паховой грыже и сопровождается соответствующей клинической картиной (см. ущемленная паховая грыжа).
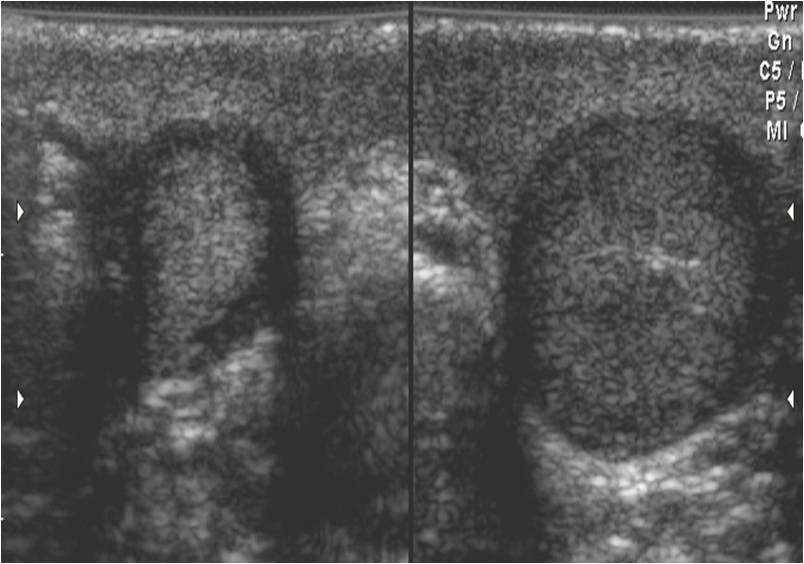
В диагностике травматических повреждений яичка и органов мошонки существенную помощь оказывает ультразвуковая диагностика (Рис.4, 5).
Рис.4. УЗИ в В режиме. Ушиб яичка.
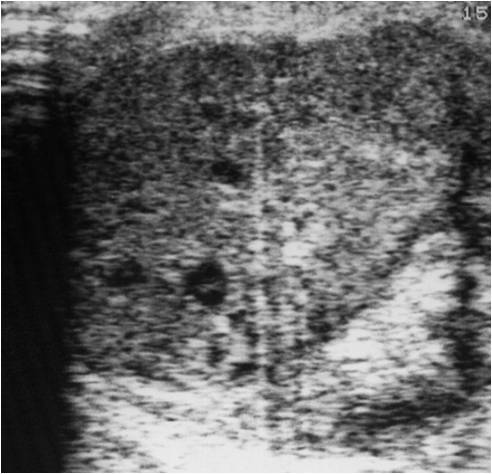
Рис.5. УЗИ в В режиме. Травматический разрыв яичка.
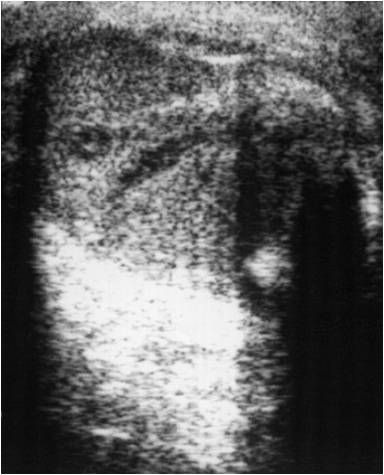
Дифференциальную диагностику следует проводить в определенной последовательности: заворот яичка, острые поражения гидатид яичка, аллергический отек мошонки, острый неспецифический эпидидимит.
Лечение. При закрытых повреждениях мягких тканей мошонки предпочтение отдают проведению консервативной терапии. С этой цель больному накладывают суспензорий, холод на область мошонки в 1 – сутки. Через 3 суток для ускорения рассасывания кровоизлияний назначают компрессы (полуспиртовые), теплая грелка, мазевые повязки.
Если имеется скопление крови в мягких тканях, то гематому вскрывают, полость ее освобождают от сгустков крови, ушивают рану с оставлением дренажа.
При ушибе яичка показано также консервативное лечение (постельный режим, суспензорий). Выполняют новокаиновую блокаду семенного канатика, при необходимости ее можно повторить через день. В первые дни назначают холод на область мошонки. При уменьшении отека переходят к тепловым процедурам.
При разрыве яичка в остром периоде показана ревизия яичка с ушиванием места повреждения или удаление гонады в случае размозжения последней.
Острый неспецифический эпидидимит, эпидидимоорхит
Острый неспецифический эпидидимит в детском возрасте является редким заболевание. Этиология и патогенез. Согласно мнению большинства урологов природа острого неспецифического эпидидимита инфекционная. Микрофлора может быть различной (стафилококк, кишечная палочка и др.)
Как одну из причин эпидидимита выделяют ятрогенную траму уретры и мочевого пузыря при инструментальных исследованиях, катетеризации, бужировании, инстилляции мочевого пузыря. Известны следующие пути проникновения инфекции в придаток яичка: гематогенный, лимфогенный, секреторный, каникулярный (восходящий).
Значительную группу составляют эпидидимиты, возникающие контактным путем вследствие поражения гидатиды придатка. У большинства детей с острыми поражениями гидатид часто обнаруживают воспаленный придаток. Степень его поражения зависит от длительности заболевания и величины пораженной гидатиды.
Клиническая картина. По характеру течения заболевания у детей необходимо различать острую и подострую формы эпидидимита. Острое течение заболевания характеризуется внезапным началом, значительным повышением температуры тела, общим резким нарушением состояния больного, выраженными воспалительными изменениями придатка. Отмечаются воспалительные изменения в крови, а также в моче (лейкоцитурия, протеинурия).
Местные симптомы при эпидидимите проявляются болью в области мошонки, ассиметричным отеком и гиперемией ее. Боль носит постоянный пульсирующий характер, в начале заболевания иррадиирует в паховую область, живот, поясницу, усиливается при ходьбе, изменении положения в постели. Яичко на стороне поражения располагается ниже, чем на здоровой стороне. Кремастерный рефлекс плохо выражен. В начальном периоде болезни органы мошонки дифференцируются достаточно четко. При этом на задней поверхности яичка удается определить увеличенный, болезненный, плотный «хвост» придатка.
Если наблюдается изолированное поражение «хвоста» придатка, то водянка оболочек яичка отсутствует, так как этот отдел придатка находится вне серозной полости. При распространении воспаления на тело и головку придатка появляется острая, чаще всего напряженная водянка оболочек яичка. В этих случаях органы мошонки плохо или совсем не дифференцируются. Яичко при эпидидимите мало изменено, и лишь при распространении процесса, возможно, его увеличение; тогда говорят об эпидидимоорхите.
Диагностика острого эпидидимита основана на анализе: анамнеза (урологические заболевания, температура), данных физикального исследования (локализация воспаления в хвосте придатка, деферентит, фуникулит) и показателей лабораторных анализов (лейкоцитоз, лейкоцитурия, протеинурия).
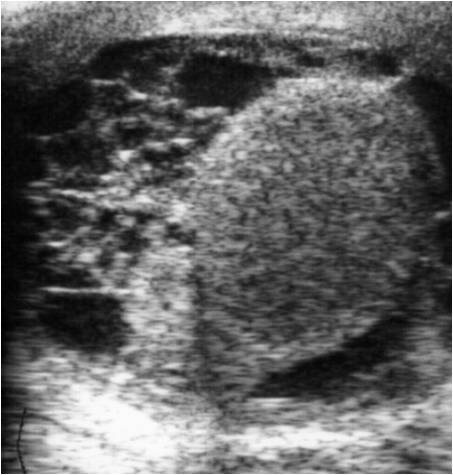
К вспомогательным методам диагностики, которые используют при эпидидимите, относят диафаноскопию и ультразвуковое исследование (Рис.6,7).
Рис.6. УЗИ в режиме ЦДК. Острый эпидидимит.
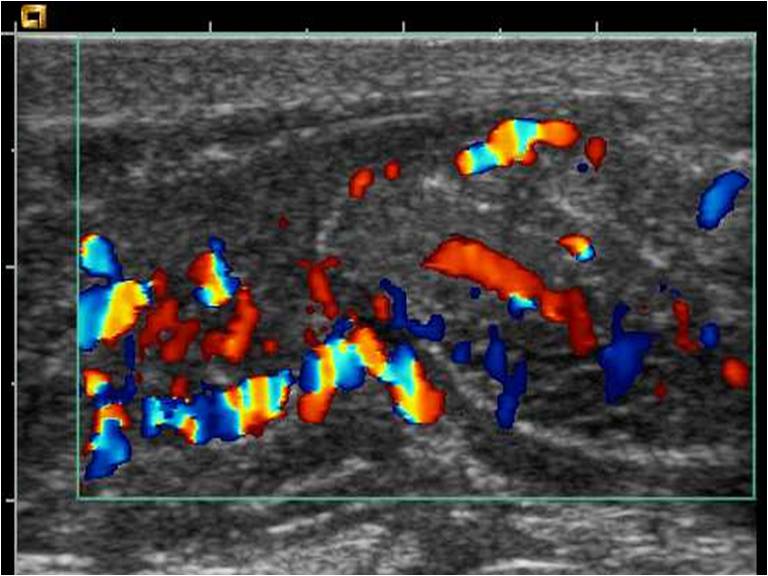
Рис.7. УЗИ в В режиме. Гнойный орхит.
Обязательным условием диагностики острого эпидидимита является урологическое исследование, которое проводят после купирования местного острого воспалительного процесса. В большинстве случаев острый эпидидимит является проявлением одного из пороков развития мочевыделительной системы.
Острый неспецифический эпидидимит необходимо отличать от заворота яичка, острых поражений гидатид, аллергического отека мошонки.
Лечение. Дети, больные острым эпидидимитом и эпидидимоорхитом, подлежат экстренной госпитализации. Существуют консервативные и оперативные методы лечения острого неспецифического эпидидимита. При установлении диагноза эпидидимита показано консервативное лечение. Постельный режим, суспензорий имеют важное значение для купирования боли и воспаления органов мошонки. Обязательным является проведение новокаиновой блокады семенного канатика 0,25-0,5% раствором новокаина с антибиотиками в количестве 10 мл. При необходимости блокаду повторяют через 2 -3 дня. Эффективны полуспиртовые компрессы.
Антибактериальную парентеральную терапию назначают при поступлении в стационар. При положительном посеве мочи лечение проводят с учетом чувствительности к антибиотикам. Назначают гипосенсебилизирующую терапию, комплекс витаминов.
В ряде случаев отмечается выраженный лечебный эффект пункционной или операционной декомпрессии острой напряженной водянки оболочек яичка с промыванием его полости раствором антибиотика. Результаты лечения острого эпидидимита зависят от своевременной диагностики и патогенетической терапии.
Аллергический отек мошонки (отек Квинке)
Заболевание чаще всего встречается в возрасте 1–7 лет. В весенне-летний и осенний периоды частота его повышается.
При сборе анамнеза удается установить неблагоприятный аллергологический анамнез. У детей отмечают экссудативный диатез, непереносимость определенных видов пищи, медикаментозная сенсибилизация.
Клиническая картина. Заболевание начинается внезапно. Общее состояние детей остается удовлетворительным. У большинства температура тела может повышаться до субфебрильных цифр, в редких случаях выше. В крови явления лейкоцитоза, иногда эозинофилии.
Местные изменения характеризуются быстрым развитием отека кожи мошонки. Он, как правило, бывает двусторонним, но может преобладать на одной стороне. Чаще всего отек распространяется на промежность, паховую область и половой член. В первые часы отмечают гиперемию и припухлость кожи. По мере нарастания отека и сдавления капилляров кожа бледнеет. Пальпация мошонки на высоте отека резко болезненна, иногда отмечается зуд в этой области. Яичко и придаток мало изменены. Семенной канатик может быть отечен в связи с распространением отека на его оболочки и паховую область.
Возникнув внезапно, отек в течение нескольких часов исчезает, реже сохраняется 1–2 суток.
Дифференциальный диагноз. Аллергический отек мошонки дифференцируют с острыми хирургическими заболеваниями органов мошонки.
Лечение аллергического отека мошонки заключается в исключении аллергена, вызвавшего заболевание, в борьбе с глистной инвазией, санации инфекционных очагов, десенсибилизирующей комплексной терапии. Местно применяют препараты, снижающие зуд и боль. С этой целью используют мази с 2 – 5% анестезином, накладывают суспензорий, ограничивают подвижность детей.
Прогноз заболевания обычно благоприятный.